Когда врачи говорят человеку о необходимости операции, многие боятся в первую очередь наркоза. И для этого есть причины: в СМИ нередко появляется информация о летальных исходах во время хирургического вмешательства, часть которых связана именно с анестезией.
Наркоз - это обезболивание, которое дает возможность врачу оказать хирургический вид медицинской помощи. Специалисты используют в своей работе различные виды наркоза, конкретный выбор зависит от тяжести проводимой операции, общего состояния здоровья пациента и других факторов.
Существует три вида анестезии: общая, регионарная (включает спинальную, эпидуральную и проводниковую) и местная.
По способу введения препаратов пациенту наркоз бывает: ингаляционный (масочный), внутривенный и эндотрахеальный.
Вначале расскажем вкратце о них.
Ингаляционный наркоз
Ингаляционный наркоз - это введение наркотических средств посредством маски, которая обеспечивает их поступление в органы дыхательной системы. Принцип воздействия на организм при ингаляции эфирных паров построен на способности легочной ткани к активному всасыванию и выделению газов. Путем вдыхания препаратов, обладающих способностью переходить из жидкого в газообразное состояние или пар, можно достичь высокой их концентрации в крови. Проходя по сосудам мозга, происходит непосредственное воздействие на нейроны с погружением в состояние глубокого наркотического сна.
Основные препараты для ингаляционного обезболивания следующие: закись азота, эфир, фторотан (на сегодня почти не используется). Все они обладают разными физико-химическими и фармакодинамическими свойствами. Объединяет их способ введения в организм и необходимость формирования газовой смеси с кислородом в определенных пропорциях при помощи дыхательной аппаратуры. Для справки: площадь лёгких у взрослого человека составляет до 100 м2.
Преимущества ингаляционного наркоза в простоте выполнения, относительно легкой управляемости, кратковременности действия, что крайне важно для выполнения небольших оперативных вмешательств.
Достижение большой глубины такого обезболивания сопряжено с риском возникновения тяжелых расстройств дыхания. Поэтому чаще всего этот вид наркоза используется в детской хирургии. Дети под наркозом, введенным путем ингаляции, чувствуют себя отлично, у них не наблюдается нарушений дыхательной функции, осложнения отмечаются крайне редко.
Внутривенный наркоз
Этот вид обезболивания характеризуется продолжительным действием и большей глубиной воздействия по сравнению с ингаляционным наркозом. В зависимости от используемых препаратов выделяют:
- Классическое внутривенное обезболивание тиопенталом, пропофолом, оксибутиратом, рекофолом;
- Нейролептаналгезия - введение фентанила с дроперидолом. Может проводится как на спонтанном дыхании, так и сочетаться с искусственной вентиляцией легких;
- Атаралгезия - сочетанное введение сибазона с фентанилом. Такая комбинация веществ вызывает поверхностный, щадящий наркоз и может комбинироваться с другими видами обезболивания.
Такой вид наркоза используется для удаления абсцессов и флегмон, которые протекают с осложнениями, возможно и лечение доброкачественных опухолей небольших размеров, если их удаление под общим наркозом провести нет возможности.
Эндотрахеальный наркоз
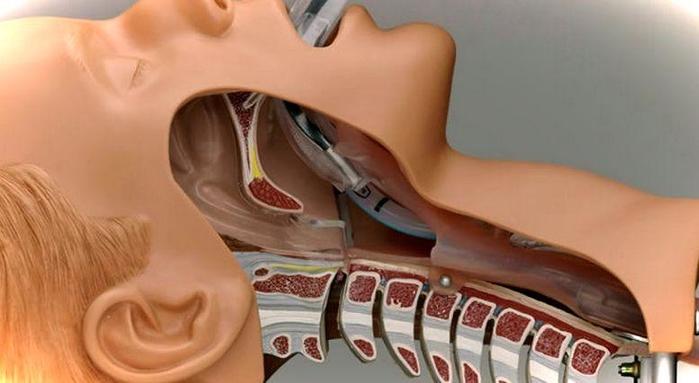
При продолжительных, объёмных операциях предпочтение отдают многокомпонентному эндотрахеальному наркозу. Он подразумевает погружение организма в состояние глубокого наркотического (медикаментозного) сна. Одновременно с этим полностью расслабляется мускулатура, у пациента отсутствует самостоятельное дыхание. Чтобы достичь нужно состояния, врачи проводят пациенту комплекс мероприятий:
1) Внутривенное введение наркотических анестетиков, седативных препаратов и транквилизаторов (тиопентал, фентанил, сибазон).
2) Введение миорелаксантов (дитилин, ардуан) - они блокируют нервно-мышечную передачу.
3) Интубация трахеи - введение в просвет трахеи интубационной трубки, которая нужна для обеспечения искусственной вентиляции легких.
Такая комбинация позволяет снизить дозу наркотических препаратов, достичь прекрасного обезболивания и мышечного расслабления, обеспечить приток кислорода в организм. При этом обязательно проводится мониторинг артериального давления, пульса, сатурации кислорода.
В некоторых случаях, если нет необходимости в общем наркозе, используют:
- Эпидуральную или спинальную анестезию;
- Проводниковое обезболивание;
- Местную анестезию;
Эти методы обезболивания основаны на введении местных анестетиков в ткани или структуры периферической нервной системы. При этом на фоне сохраненного сознания полностью утрачивается болевая чувствительность определенной анатомической области.
Спинальная и эпидуральная анестезия
Использование наркоза при кесаревом сечении - необходимая процедура. Правильно проведенная анестезия помогает активно участвовать в рождении ребенка и уменьшает риск возникновения осложнений. Кроме этого, во время операции по поводу родоразрешения не представляется возможным использование интубации трахеи.
Эпидуральный наркоз имеет ряд преимуществ:
- сознание пациента во время операции полностью сохраняется;
- сердечно-сосудистая система работает стабильно;
- частично сохраняется двигательная активность;
- отсутствуют рефлекторные реакции на раздражение верхних дыхательных путей.
Существует и спинальный наркоз, который обеспечивает наступление эффекта максимум через 5 минут после введения препаратов, то есть даёт возможность срочно приступить к операции. Такой вид обезболивания обладает четкими преимуществами:
- в техническом плане исполнение более простое и менее опасное;
- системная токсичность полностью отсутствует;
- ранняя активизация женщины после проведения операции;
- есть возможность раннего грудного вскармливания;
- медикаментозная депрессия новорожденных отсутствует.
Кстати, цена хорошего наркоза складывается из многих составляющих, что касается спинальной анестезии, то здесь расходы пациентки сокращаются.
Проводниковая анестезия
Это способ блокировки нерва в определённой части тела, при котором болевой импульс, поступающий от источника боли, не поступает к головному мозгу. Данный метод нельзя применить на любой части тела, его в основном используют в следующих случаях:
1) операции на нижних и верхних конечностях;
2) удаление грыж в паху или на бедре;
3) операции на половых органах;
4) хирургическое вмешательство на щитовидной железе;
5) в стоматологии.
Техника проведения проводниковой анестезии заключается в том, чтобы блокировать нервные стволы по всей протяжённости. Если проводится обезболивание конечностей, то инъекция делается в фасциальные футляры мышц, где находятся нервные пучки. Анестетик омывает их, блокируя поступление нервных импульсов.
Местный наркоз
Нередко врач проводит обезболивание конкретной области, что обеспечивается обкалыванием ее раствором анестетика и называется местным наркозом. Используется такое обезболивание при вскрытии гнойников, лечении зубов, иссечении грыжи. Местный наркоз - это введение анестетика в кожу и другие анатомические структуры того места, где предполагается проведение хирургического вмешательства.
Инъекции анестетика поверхностные, только в исключительных случаях врач может провести более глубокое введение препарата. Местный наркоз выполняется путем введения препарата через очень тонкую иглу, поэтому процедура малоболезненна. Нередко введение анестетика комбинируется с седацией - в организм пациента вводят успокоительные средства, которые нормализуют психологическое состояние человека, уменьшая чувство тревоги и беспокойства.
Несмотря на то что местная анестезия применяется в медицине очень широко, последствия наркоза могут быть достаточно серьезными. Например, местные анестетики могут оказывать негативное воздействие на сердце, головной мозг, что приводит к нарушениям сердечного ритма, судорогам и потере сознания. Одновременно с этим врачи утверждают, что местная анестезия по сравнению с общим наркозом более безопасна для здоровья пациента.
Подробно о видах наркоза, анестезии смотрите в этом видео:
Заведующий отделением анестезиологиии и реанимации Федерального центра нейрохирургии Всеволод Лучанский поясняет, что безопасность анестезии зависит от величины и тяжести рисков возможных осложнений от наркоза. Немаловажно и то, как именно пациента обезболивают.
По общему мнению врачей, наиболее безопасной является местная анестезия. Вслед за ней идет регионарная - ее делают, когда необходимо, чтобы пациент находился в сознании. Чаще всего она используется при операциях, затрагивающих половые органы, область промежности ног. Ее преимущество в том, что она снижает мышечный тонус тонкого кишечника, а это, в свою очередь, помогает делать операции более точно.
Cамым опасным считается общий наркоз, уверен врач-анестезиолог Дмитрий Агапов. Прежде всего потому, что операция под общим наркозом связана с риском для здоровья, а иногда и жизни. Однако бывают случаи, когда без нее обойтись невозможно. К числу наиболее характерных рисков относятся: спутанность сознания и усиление психических расстройств. Когда человек приходит в себя после общего наркоза, у него могут появиться тошнота и рвота.
Если есть проблемы с органами дыхания, то после наркоза такому пациенту бывает очень трудно восстановить дыхание. Из-за обездвиженности во время общего наркоза у пациента могут образоваться тромбы. В продолжение небольшого периода после операции человек может испытывать дрожь и озноб - они полностью исчезают, когда больной начинает двигаться. Во время нахождения под общим наркозом человеческий организм очень уязвим к влиянию внешней температуры. Иногда у него может развиться гипертермия, то есть перегревание, что в некоторых случаях может быть смертельно опасным.
Заведующий отделением анестезиологии и реанимации Городской клинической больницы № 1 им. Н. И. Пирогова (Москва) Владислав Краснов поясняет, что анестезия в любом случае повышает безопасность самой операции и шансы пациента на выживание. Прежде всего она исключает возможность стресса, страха, дискомфорта. Любое из этих состояний может повлиять на артериальное давление оперируемого, из-за чего последний иногда вздрагивает, напрягает мышцы, либо еще каким-то образом мешает работе хирурга. В таком случае говорить о качественно проведенной операции говорить не приходится.
Задача анестезиолога не только «отключить» пациента, но и следить за тем, чтобы все необходимые для жизнедеятельности системы работали бесперебойно: сердечно-сосудистая, дыхательная, выделительная функция почек и так далее. Владислав Краснов не скрывает, что все препараты для анестезии основаны на ядах. Следовательно, при неумелом применении они могут попросту убить.
В аннотации к каждому препарату подробно описаны возможные побочные эффекты. Врач должен хорошо их знать и в случае необходимости применить реанимационные действия. Другое дело, что коммерческие клиники часто даже оборудования нужного не имеют для того, чтобы проводить реанимационные мероприятия, да и персонал нередко оставляет желать лучшего.
Кстати, в России и странах Западной Европы чаще всего общую анестезию делают путем внутривенных вливаний, а в США - это ингаляционный метод, то есть, вдыхание через маску. В России этот вид анестезии часто используется при оперативном вмешательстве маленьких детей, так как по сравнению с внутривенным этот вид общего наркоза наименее опасен.
* * *
Любая операция под общим наркозом - это стресс для организма, поэтому проводить все манипуляции по поводу введения пациента в медикаментозный сон должен специалист с опытом. Только грамотная работа анестезии может стать гарантией отсутствия последствий.

Комментариев нет:
Отправить комментарий