Сердце на грани: как распознать ишемическую болезнь до инфаркта и вовремя начать лечение
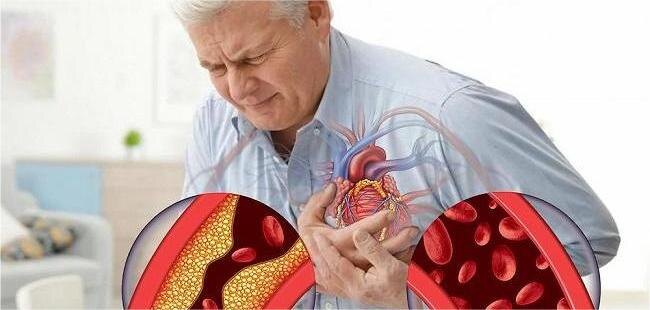
Ишемическая болезнь сердца долго остаётся незаметной — пока не случится беда. Какие сигналы подаёт сердце и как не упустить момент, когда ещё можно помочь?
Ишемическая болезнь сердца — это не просто диагноз из карточки пожилого пациента. Это тревожный сигнал о том, что сердце испытывает острую нехватку крови.
Когда кровоснабжение сердечной мышцы (миокарда) нарушается, она перестаёт получать необходимое количество кислорода и питательных веществ. Врачи называют это состоянием ишемией миокарда.
Чаще всего причиной становится закупорка коронарных артерий. Виновники известны: отложения жира и холестерина, формирующие бляшки на стенках сосудов. Они сужают просвет артерий, мешая свободному току крови.
Но ишемию миокарда не стоит воспринимать как приговор. Современная медицина предлагает эффективные методы лечения — от таблеток до хирургических вмешательств. Главное — распознать угрозу вовремя.
Когда сердце просит о помощи: как развивается ишемия миокарда
Чтобы понять, насколько опасна ишемия миокарда, достаточно взглянуть на разницу между здоровой коронарной артерией и сосудом, закупоренным жировыми бляшками.
В первом случае сердце получает кровь свободно, без препятствий. Во втором — приток крови становится недостаточным. А значит, сердечная мышца начинает буквально задыхаться.
Ишемия сердца — это состояние, при котором сердце недополучает кислород и питание. Это может длиться минуты, а может продолжаться дольше, и тогда возникает угроза реального повреждения ткани миокарда.
А за ней уже стоит грозное последствие — инфаркт миокарда, или, проще говоря, сердечный приступ.
Сердечный приступ — не повод для раздумий, а прямая команда к действию. Если вы подозреваете инфаркт, не теряйте время: вызывайте скорую помощь, а не рассчитывайте добраться до больницы самостоятельно. От скорости зависит жизнь.
Кого поражает ишемия миокарда и почему это нельзя игнорировать
Ишемия миокарда не делает исключений — она может развиться у мужчин и женщин, молодых и пожилых.
Но особенно высок риск у тех, кто живёт в плену «современных» болезней: повышенное артериальное давление, высокий уровень холестерина, сахарный диабет.
Добавьте сюда наследственность и курение — и вы получите идеальные условия для проблем с сердцем.
Сердечно-сосудистые заболевания остаются главной причиной смертности во всём мире. По данным Всемирной организации здравоохранения, ежегодно от ишемической болезни сердца умирает более 9 миллионов человек.
И в большинстве случаев причина — именно ишемия миокарда, когда сердце не получает достаточно крови и кислорода.
Важно понимать: сердечный приступ редко бывает внезапным. Часто он развивается на фоне уже существующей ишемии, которую можно и нужно распознавать раньше — пока ещё можно повлиять на исход.
Как ишемия миокарда меняет тело и жизнь
На первых порах ишемия миокарда может казаться чем-то незаметным. Но сердце, лишённое достаточного кровоснабжения, начинает быстро сдавать позиции.
Самым первым звоночком становится одышка или боль при физической нагрузке — особенно в холодную погоду. То, что раньше казалось обычной прогулкой, теперь даётся с трудом.
Состояние может ухудшаться постепенно. Сегодня тяжело подняться на второй этаж, завтра уже на один пролёт. А через месяц неприятные ощущения — сдавленность в груди, нехватка воздуха, чувство тревоги — возникают даже в покое.
Симптомы ишемии миокарда — это не просто дискомфорт. Это сигналы, что сердце работает на износ и срочно нуждается в помощи.
Чем раньше это будет замечено, тем выше шансы остановить развитие ишемической болезни сердца и избежать фатальных последствий.
Симптомы ишемии миокарда: когда боль в груди — это не просто усталость
Одним из самых тревожных признаков ишемии миокарда становится стенокардия — давящая, сжимающая боль в груди, которую нередко путают с изжогой или расстройством желудка.
Она может ощущаться как тяжесть, жжение, стеснение или даже онемение. Иногда — как будто грудную клетку сдавили тисками.
Существуют два типа стенокардии:
- Стабильная стенокардия — появляется при физической нагрузке или стрессе и проходит после отдыха или приёма лекарства.
- Нестабильная стенокардия — более опасна. Может возникнуть внезапно, даже в состоянии покоя или во сне, и не исчезает после таблеток. Это уже повод для немедленного вызова скорой.
Но симптомы ишемии миокарда не ограничиваются только болью в груди. Возможны и другие проявления:
- Боль или дискомфорт в руках, спине, шее, челюсти, левой стороне тела.
- Одышка, ощущение нехватки воздуха.
- Холодный пот, тревожность.
- Тошнота, чувство «переполненного» желудка, иногда даже рвота.
- Слабость, головокружение, учащённое или нерегулярное сердцебиение.
Если любой из этих симптомов сохраняется более пяти минут — не медлите. Звоните в скорую помощь. Каждая минута может спасти жизнь.
Особую опасность представляет так называемая «тихая» ишемия миокарда. Она может протекать без боли и явных признаков, особенно у людей с диабетом.
Такой скрытый вариант заболевания часто выявляется уже после того, как повреждение сердца произошло.
Поэтому важно быть внимательным даже к неочевидным сигналам тела — сердце не всегда кричит о помощи, иногда оно просто шепчет.
Почему возникает ишемия миокарда: главные причины кислородного голодания сердца
Сердце — самый выносливый трудяга нашего тела. Оно не знает отдыха, день и ночь перекачивая кровь. Но даже у него есть пределы.
Когда ему не хватает кислорода и питательных веществ, начинается ишемия миокарда — состояние, которое может закончиться инфарктом.
Причин у ишемии может быть несколько, и часто они действуют одновременно:
🔸 Ишемическая болезнь сердца — самая распространённая. Жировые и холестериновые отложения образуют бляшки в коронарных артериях. Сосуды сужаются, кровь перестаёт поступать в нужном объёме, и сердце начинает страдать от кислородного голодания. Именно атеросклеротические бляшки виновны в 70% смертельных сердечных приступов.
🔸 Тромбоз — когда бляшка разрушается, к ней прилипают клетки крови, образуя тромб. Он может окончательно перекрыть уже суженный сосуд и вызвать острый инфаркт.
🔸 Спазм коронарных артерий — временное, но резкое сужение сосуда. Часто возникает внезапно, и даже у людей без явного атеросклероза. При этом сердце перестаёт получать кровь на короткое время.
🔸 Употребление кокаина — вызывает спазм сосудов и серьёзно нарушает сердечный ритм. Это опасно даже для молодых людей без сопутствующих заболеваний.
🔸 Расслоение коронарной артерии — редкое, но тяжёлое состояние, при котором стенка сосуда буквально разрывается, перекрывая поток крови.
Обычно ишемия проявляется в те моменты, когда сердце работает с перегрузкой. Например:
- во время физической нагрузки,
- при сильном волнении или стрессе,
- после приёма пищи,
- на холоде.
В такие моменты телу требуется больше кислорода, а значит — и больше работы от сердца. Но если сосуды уже поражены, сердце не справляется. И тогда появляются симптомы, с которых всё начинается.
Как выявить ишемию миокарда: важные шаги диагностики
Когда сердце начинает «сбоить», врач не полагается только на догадки и жалобы. Чтобы подтвердить ишемию миокарда, проводится целый комплекс исследований — от простых до высокотехнологичных.
Первым делом — сбор анамнеза: врач внимательно выслушивает жалобы, изучает образ жизни, семейную историю и привычки пациента. Затем — осмотр, и, при необходимости, назначаются диагностические тесты:
- Электрокардиограмма (ЭКГ) — записывает электрическую активность сердца, позволяя выявить нарушения ритма и следы перенесённой ишемии.
- Эхокардиография — ультразвук сердца, с помощью которого можно оценить работу сердечной мышцы и клапанов.
- Холтеровское мониторирование — суточная запись ЭКГ в условиях повседневной активности, помогает поймать «скрытую» ишемию.
- Тест с физической нагрузкой (стресс-тест) — показывает, как сердце справляется с повышенной потребностью в кислороде.
- Коронарная ангиография — контрастное исследование сосудов сердца. Позволяет увидеть, где именно артерии сужены или заблокированы.
- Рентген грудной клетки — помогает исключить другие причины болей и оценить общее состояние сердца и лёгких.
- МРТ сердца — даёт подробную картину структуры и функции сердечной мышцы.
Кроме того, врач может назначить анализ крови, чтобы:
- Проверить уровень ферментов и белков, которые появляются в крови при повреждении сердца.
- Выявить возможные причины ишемии.
- Определить уровень холестерина, одного из главных врагов сосудов.
Диагностика — это не просто поиск болезни, а точный навигатор к правильному и своевременному лечению. Ведь чем раньше обнаружена ишемия, тем больше шансов остановить развитие сердечной катастрофы.
Как лечат ишемию миокарда
Когда сердце подаёт тревожные сигналы, промедление недопустимо. Лечение ишемии миокарда начинается с поиска причины и подбора индивидуальной терапии.
Подход может быть разным — от медикаментов до хирургических вмешательств. Всё зависит от степени поражения сосудов, общего состояния организма и характера симптомов.
🩺 Медикаментозное лечение включает:
- Нитроглицерин — проверенное средство для быстрого снятия приступов стенокардии.
- Бета-блокаторы — снижают нагрузку на сердце и защищают его от перегрузки.
- Блокаторы кальциевых каналов — расширяют сосуды, улучшая кровоток.
- Тромболитики — препараты, которые растворяют образовавшиеся тромбы и восстанавливают проходимость артерий.
Если медикаменты не дают нужного эффекта, применяются более радикальные методы:
🔧 Ангиопластика и установка стента — через катетер сосуд расширяется, и в него помещается металлическая «пружина» (стент), удерживающая просвет открытым.
❤️ Аортокоронарное шунтирование — операция, при которой создаётся обходной путь для крови вокруг закупоренного участка артерии. Это сложная, но эффективная мера при тяжёлой ишемии.
Однако важно понимать, что любое вмешательство имеет свои риски и возможные осложнения:
- Инфекции после операций.
- Кровотечения.
- Почечная недостаточность.
- Аритмии — нарушения сердечного ритма.
- В редких случаях — острые сердечно-сосудистые осложнения, даже при минимально инвазивных процедурах, таких как ангиопластика.
Потому так важно не только лечить ишемию, но и заниматься профилактикой — изменением образа жизни, контролем давления, сахара и холестерина. Ведь сердцу, чтобы биться ровно, нужно не только лечение, но и забота.
Восстановление после лечения ишемии
Лечение ишемии миокарда — это только половина пути. Настоящая работа начинается потом — когда нужно восстановиться и вернуть себе привычный ритм жизни. Сроки зависят от того, какое именно вмешательство было проведено.
🫀 После аортокоронарного шунтирования (АКШ) пациент обычно проводит в больнице около недели. Это серьёзная операция на открытом сердце, требующая наблюдения и осторожности.
Но и после выписки всё только начинается: реабилитация занимает от 6 до 12 недель. В это время важно соблюдать режим, постепенно увеличивать активность и строго следовать рекомендациям врача.
🩹 После ангиопластики или установки стента восстановление происходит значительно быстрее. В большинстве случаев пациент остаётся в больнице на одну ночь, а уже на следующий день может отправиться домой.
Но даже при таком щадящем подходе нужно соблюдать осторожность и не возвращаться к привычным нагрузкам слишком быстро.
Каждому сердцу нужно своё время, чтобы снова забиться в полную силу. И чем внимательнее вы отнесётесь к восстановлению, тем больше шансов, что ишемия останется в прошлом.
Прогноз, риски и как научиться жить по-новому
Когда ставится диагноз «ишемия миокарда», это повод не паниковать, а действовать. Но важно понимать, с чем вы имеете дело.
Особенно если речь идёт о нестабильной стенокардии — именно она часто предшествует сердечному приступу. В течение трёх месяцев после появления таких симптомов риск инфаркта значительно возрастает.
Тревожная статистика: около трети пациентов умирают в первые часы после инфаркта миокарда. Но есть и хорошие новости: большинство, кто пережил первые критические дни, имеют шансы на полноценное восстановление.
Однако даже после успешно перенесённого инфаркта примерно один из десяти пациентов умирает в течение года — это значит, что борьба за здоровье не заканчивается на больничной койке.
Что касается самих приступов стенокардии — боли, вызванной ишемией, — в большинстве случаев они длятся не более 10 минут. Но именно в эти минуты сердце подаёт тревожный сигнал, который нельзя игнорировать.
Прогноз зависит от трёх вещей: как рано вы обратились за помощью, насколько строго соблюдаете рекомендации и готовы ли изменить образ жизни. Ишемия миокарда — не приговор, а вызов, который можно принять и пройти достойно.
Как снизить риск ишемии миокарда: шаги, которые спасают жизнь
Профилактика ишемии миокарда — это не разовое усилие, а образ жизни. Хорошая новость в том, что многое действительно зависит от вас. Современная медицина предлагает два основных пути защиты сердца: лекарства и изменение привычек.
💊 Лекарственная профилактика может включать:
- Разжижающие кровь препараты
- Бета-блокаторы — снижают нагрузку на сердце и уменьшают риск повторных приступов.
- Препараты для снижения холестерина — например, статины.
- Ингибиторы АПФ — поддерживают нормальное давление и улучшают работу сердца.
🌿 Образ жизни — основа профилактики:
- Контролируйте сахар в крови, если у вас диабет.
- Лечите гипертонию и следите за уровнем холестерина.
- Физическая активность — минимум 30 минут почти каждый день. Это может быть ходьба, плавание, езда на велосипеде — главное, регулярно.
- Питание: меньше жиров, больше овощей, фруктов и цельнозерновых продуктов. Переходите с жареного — на тушёное, с фастфуда — на домашнюю кухню.
- Отказ от курения — обязательный шаг. Табак разрушает сосуды и ускоряет развитие ишемической болезни сердца.
Профилактика — это инвестиция в будущее. Сделайте так, чтобы сердце служило вам верой и правдой ещё долгие годы.
Жизнь с ишемией миокарда: как заботиться о сердце каждый день
Жить с ишемией миокарда — значит стать союзником своему сердцу. Это не просто следование врачебным назначениям, а выстраивание нового, более внимательного и здорового образа жизни.
Хорошая новость в том, что даже с таким диагнозом можно жить долго, активно и полноценно.
🏃♂️ Двигайтесь — это главный рецепт для сердца
Регулярные физические нагрузки насыщают миокард кислородом, улучшают кровообращение и снижают частоту приступов. Врачи рекомендуют заниматься не менее 30–60 минут, пять и более дней в неделю.
Это может быть быстрая ходьба, плавание, езда на велосипеде или умеренная гимнастика — главное, делать это регулярно.
🍽 Здоровое питание — топливо для вашего сердца
Сведите к минимуму потребление насыщенных жиров, соли и сахара. Сделайте упор на овощи, фрукты, цельнозерновые продукты и нежирные белки. Питайтесь просто, но с умом — ваше сердце это оценит.
💊 Принимайте все назначенные препараты без пропусков
Даже если чувствуете себя лучше — это не повод отменять таблетки. Они работают на перспективу: защищают сосуды, контролируют давление и уменьшают нагрузку на сердце.
⚖ Сохраняйте здоровый вес
Лишние килограммы — это лишняя нагрузка на сердце. Даже умеренное снижение массы тела улучшает показатели давления, сахара и холестерина.
🚭 Полный отказ от табака — обязательное условие
Курение разрушает сосуды, повышает риск тромбоза и ускоряет развитие ишемии. Хватит — значит хватит.
Забота о себе — это не ограничение, а путь к свободе: свободе дышать легко, двигаться без боли и жить без страха перед сердечным приступом. Ваше сердце в ваших руках — и вы можете сделать для него больше, чем любой препарат.
Когда обращаться к врачу и как действовать при экстренной ситуации
Жить с ишемией миокарда — значит быть начеку. Важно не только соблюдать рекомендации, но и вовремя реагировать на изменения в самочувствии. Некоторые сигналы требуют немедленного вмешательства.
🩺 Плановый визит к врачу необходим, если:
- Назначенные лекарства перестают помогать: симптомы возвращаются или усиливаются.
- Возникают серьёзные побочные эффекты от препаратов.
- Вы перенесли ангиопластику со стентированием или аортокоронарное шунтирование: в этом случае врач будет наблюдать вас особенно внимательно — первые 6 месяцев рекомендованы регулярные визиты каждые полгода, а затем — по индивидуальной схеме.
🚨 Немедленно вызывайте скорую помощь, если:
- Вы подозреваете сердечный приступ. Позвоните в службу спасения (в России — 103 или 112), разжуйте таблетку аспирина (если нет противопоказаний). Это может замедлить образование тромба в коронарной артерии.
- Вы приняли три дозы нитроглицерина с интервалом по 5 минут, а боль в груди не проходит — это критическая ситуация, требующая неотложной помощи.
В случае с сердцем время — решающий фактор. Быстрая реакция может не просто спасти жизнь, но и сохранить её качество. Если сомневаетесь — лучше перестраховаться. Главное — не ждать, пока станет совсем плохо.
Ответы на частые вопросы об ишемии миокарда
❓ Одинаковы ли ишемия миокарда и стенокардия?
Нет, это не одно и то же. Ишемия миокарда — это состояние, при котором сердечная мышца испытывает нехватку кислорода из-за плохого кровоснабжения.
Стенокардия — это симптом этого состояния, проявляющийся болью или сжатием в груди. Не всякая ишемия вызывает боль, но если боль есть — скорее всего, это стенокардия.
❓ Можно ли спутать ишемию с инсультом?
Нет. Хотя и то, и другое связано с нарушением кровотока, ишемия миокарда поражает сердце, а инсульт — мозг. Это два разных состояния, с разной природой, симптомами и последствиями.
❓ Сколько можно прожить с ишемией миокарда?
Это зависит от множества факторов, включая:
- Был ли у вас сердечный приступ и насколько он был тяжёлым.
- Насколько быстро вы обратились за медицинской помощью и прошли диагностику.
- Соблюдаете ли вы рекомендации врача: принимаете ли лекарства, изменили ли образ жизни.
- Насколько эффективно удаётся контролировать основные причины ишемии — особенно атеросклероз, высокое давление, диабет и высокий холестерин.
Своевременное лечение и ответственность за собственное здоровье позволяют многим людям с ишемией миокарда жить десятилетиями — активно и полноценно.
У ВАС МОГУТ ВОЗНИКНУТЬ ВОПРОСЫ: В этом случае, наш врач - кардиолог владеющий русским языком, может провести консультацию, а также ответить на вопросы по-поводу лечения и диагностики в Израиле.

Комментариев нет:
Отправить комментарий